2017年11月10日 [金]
QLifeは、兵庫県立尼崎総合医療センター 循環器内科科長の佐藤幸人先生監修のもと、心不全専門医※140人、循環器専門医※280人、非専門医※380人の計200人の医師を対象に、慢性心不全治療における栄養管理の実態調査を実施した。調査は2017年9月10日~12日にインターネット調査で行われた。
なお、今回の詳細な調査結果はhttp://www.qlife.co.jp/news/171110qlife_research.pdfからダウンロード可能。
※1「所属診療科が循環器内科」かつ「日本循環器学会所属」かつ「日本心不全学会所属」医師
※2「所属診療科が循環器内科」かつ「日本循環器学会所属」医師
※3「所属診療科が一般内科・総合内科または糖尿病内科または老年内科」かつ「日本循環器学会および日本心不全学会に所属していない」医師
今回の調査から、慢性心不全治療における栄養管理の重要性を認識している医師が専門・非専門に関わらず増えていることが分かった。
2016年に日本心不全学会から「高齢心不全患者の治療に関するステートメント」が公表されたこともあり、心臓悪液質の概念や、成人は「主に制限」し、高齢者は「主に付加」する栄養療法を重視するなど栄養管理の重要性の認識は広がっている。
一方で、専門医と非専門医で意識にギャップが見られる部分もあった。
外来の慢性心不全患者で「低栄養ないし低栄養のリスクが高いと思われる患者」の割合は約3割、さらにそのうち、栄養剤を用いた栄養指導を行っている患者の割合は約3割で、全体の約9%だった。心不全専門医は低栄養ないし低栄養のリスクが高いと思われる患者」の約46%に対し、栄養剤を用いた栄養指導を実施しており、専門医と非専門医で意識のギャップが見られた。また、栄養状態評価ツールの使用率は半数にとどまることから、「低栄養患者の見逃し」が発生する可能性も否めない。
新規で経腸栄養剤の経口投与を指導した医師のうち、心不全専門医、循環器専門医は医療者の判断・助言が半数以上だったのに対し、非専門医では患者側の訴えが半数以上を占めていた。患者側の訴えによる栄養介入はタイミングが遅くなる懸念がある。
慢性心不全治療における栄養介入については、迅速な介入判断が重要となる。低栄養疑いの時点で、栄養状態評価ツールを用いて、より早期の栄養介入を実施すべきであろう。
「“食べないということを聞くまではわからないことが多い”という医師回答にもあるように、患者や家族の訴えや検査結果から初めて介入を検討するのではなく、食事摂取量が減り始めた時点や、低栄養を疑い検査を行う判断をした時点で、既に“低栄養である”とみなして、早めの栄養介入を実施し、心臓悪液質を防ぐべきと考えます。医師以外のメディカルスタッフの関与も必要です」(調査監修した兵庫県立尼崎総合医療センター 循環器内科科長 佐藤幸人先生)
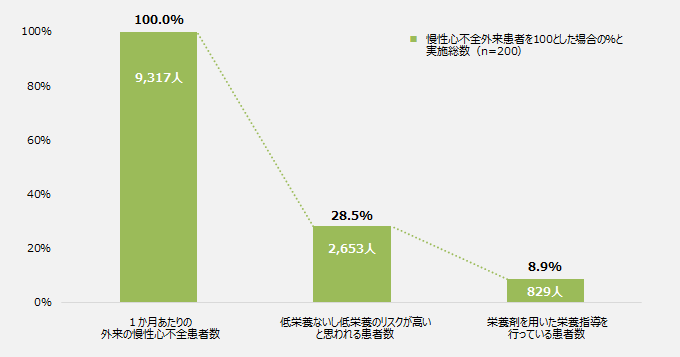
1か月あたりの外来の慢性心不全患者のうち、「低栄養ないし低栄養のリスクが高いと思われる患者数」の割合は28.5%、「栄養剤を用いた栄養指導を行っている患者数」の割合は8.9%だった。また、「低栄養ないし低栄養のリスクが高いと思われる患者数」(2,653人)のうち、「栄養剤を用いた栄養指導を行っている患者数」(829人)の割合は31.2%だった。
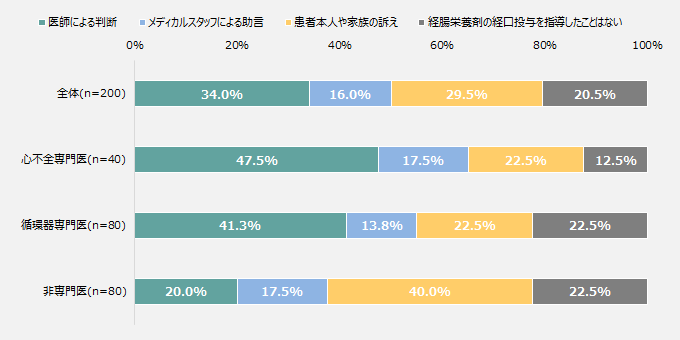
新規で経腸栄養剤の経口投与を行うきっかけについて、全体では「医師による判断」が最も多く34.0%、以下「患者本人や家族の訴え」29.5%、「メディカルスタッフによる助言」16.0%と続いた。
心不全専門医では「医師による判断」が最も多く47.5%、循環器専門医では「医師による判断」が最も多く41.3%、非専門医では「患者本人や家族の訴え」が最も多く40.0%だった。
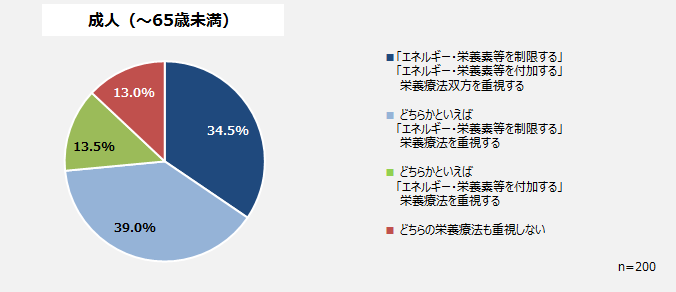
成人患者では、39.0%が「制限する」栄養療法を重視すると回答、「付加する」栄養療法を重視するとした回答は13.5%だった。
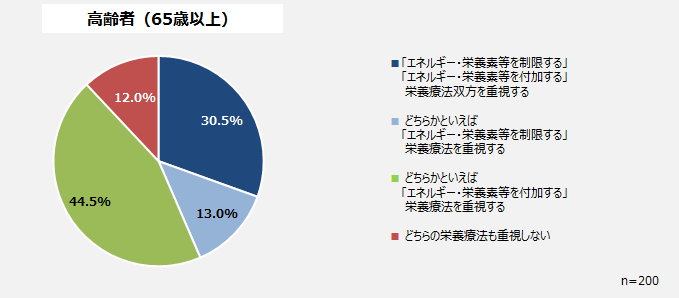
高齢者患者では、13.0%が「制限する」栄養療法を重視すると回答、「付加する」栄養療法を重視するとした回答は44.5%だった。
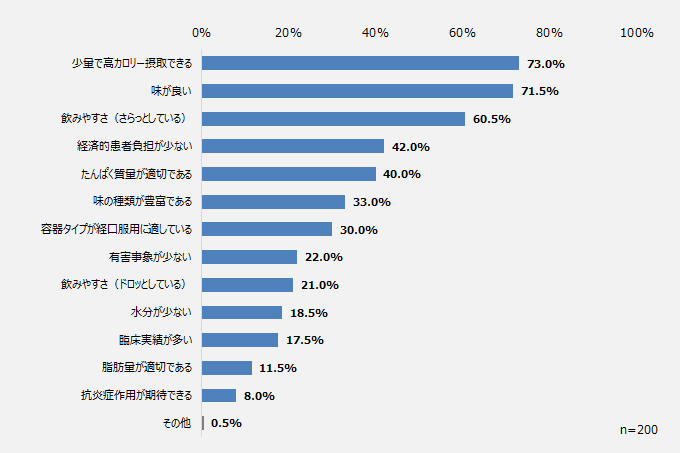
「少量で高カロリー摂取できる」が最も多く73.0%、次いで「味が良い」(71.5%)、「飲みやすさ(さらっとしている)」60.5%の順となった。
▼外来慢性心不全患者の栄養管理に関する医師調査
http://www.qlife.co.jp/news/171110qlife_research.pdf